Ano 7, No. 42, Agosto 2012
André Cezar Medici
André Cezar Medici
Introdução
Há quinze anos atrás (1997), dois ex-Ministros da Saúde latino-americanos, escreveram um texto que se tornou clássico na literatura de sistemas de saúde. O termo Pluralismo Estruturado, cunhado para definir o que ocorre com a maioria dos sistemas de saúde latino-americanos, foi lançado neste texto (1) escrito por Julio Frenk (2), ex-Ministro da Saúde do México, e Juan Luiz Londoño (3), ex-Ministro da Saúde da Colômbia.
Este termo, aparentemente simples e despretencioso, diz muitas coisas sobre a realidade dos sistemas de saúde, não só da América Latina, mas de outras partes do planeta. Em primeiro lugar, que os sistemas de saúde não são únicos (single health systems, como se diz na lingua inglesa), mas sim plurais. Isso quer dizer que (com raras e nem sempre honrosas exceções) convivem vários sistemas de saúde no contexto de cada nação (muitas vezes mais de um sistema público convivendo com mais de um sistema privado).
Em segundo lugar, que a convivência de vários sistemas de saúde nem sempre é ruim, mas pode gerar uma série de problemas quando não há uma adequada regulação, tais como: descoordenação e duplicação de esforços; altos custos de transação e gerenciamento; subsídios aos mais ricos, que acabam pagando menos do que deveriam para manter sua saúde; custos elevados para os mais pobres, que acabam pagando mais do que deveriam em função de sua renda e falta de cobertura e qualidade na atenção à saúde para aqueles que mais precisam e não tem como pagar.
Em terceiro lugar, que a existência de sistemas pluralistas descoordenados pode ser resolvida. Não apenas pela criação de sistemas únicos de saúde – normalmente o caminho mais difícil para construí-los numa sociedade democrática, pois é necessário negociar com muitos atores políticos e econômicos, constituídos em anéis burocráticos solidos, muitas vêzes com interesses conflitantes, antagônicos ou mesmo inconciliáveis, fazendo com que a emenda acabe sendo pior do que o sonêto. - mas principalmente através de uma estruturação do pluralismo, através da aplicação de incentivos, penalidades, regulações e princípios de escolha pública (public choice), que reduzam ou eliminem a descoordenação, a duplicação de esforços, os custos de transação e que aumentem a eficiência alocativa e equidade no uso dos recursos públicos destinados à saúde.
Os dois autores, quando Ministros da Saúde de seus respectivos países, implementaram grandes reformas com o mesmo espírito do proposto em seu artigo. Em 1992, Juan Luiz Londoño criou na Colômbia um sistema de asseguramento que ampliou a cobertura da população, tornando obrigatória sua afiliação a empresas de seguro de saúde (EPSs). Subsídios aos mais pobres garantiam que estes fossem afiliados a EPSs e tivessem acesso a planos de saúde que atendessem suas necessidades. Mas passados vinte anos, a reforma continua incompleta e não se conseguiu eliminar alguns dos problemas de cobertura, de qualidade e de equidade que persistem no sistema de saúde colombiano. Hoje esse sistema está em crise por falhas nos mecanismos de regulação, escândalos de corrupção, insatisfação da população, reclamações judiciais e ataques da imprensa e o governo busca fazer o possível e o impossível para resolver estes problemas.
Julio Frenk, por sua vez, criou em 2003 um sistema de asseguramento da saúde não contributivo para os mais pobres – o Seguro Popular – que conseguiu, com a participação dos governos subnacionais, aumentar amplamente a cobertura de saúde entre as populações mexicanas mais necessitadas, dado que as soluções até então existentes, baseadas em transferências condicionadas de renda, através de recursos da seguridade social (desde o IMES Solidaridad, no início dos anos 90, até o Programa Oportunidades, ainda vigente nos dias de hoje) tiveram tido tímido impacto na cobertura de saúde destas populações. Com a criação do Seguro Popular, se estruturou um melhor matching entre oferta e demanda por saúde, o que não consegue ser feito pelos programas de transferência condicionada de renda, com seu enfoque centrado na demanda. Mas mesmo assim, o sistema de saúde mexicano está longe de ser um modelo de saúde plural estruturado e muito ainda há por fazer para que o setor público, a seguridade social e os sistemas privados funcionem orquestradamente.
Em síntese, as experiências da Colômbia e México mostram bons resultados, mais ainda há muito por fazer. As liçoes aprendidas destas experiências mostram que soluções integradoras e incentivos ao asseguramento público funcionam para expandir cobertura entre os mais pobres. Mas por outro, é necessário a eterna vigilância nos processos de comunicação social, transparência, informação, revisão e refinamento dos incentivos, garantia e cumprimento de direitos adquiridos e compromissos com resultados, para que o processo avance a niveis aceitos pela população.
Em novembro de 2011, fiz uma apresentação no IEPE/Casa das Garças (Rio de Janeiro) sobre os desafios do pluralismo em saúde, mostrando que em vários países, inclusive no Brasil, existe a necessidade de integrar os sistemas de saúde existentes, para alcançar a universalização da cobertura de saúde, com equidade, qualidade e eficiência e para aumentar a satisfação dos usuários. Vou tentar reproduzir o que discutimos nesta postagem.
O Pluralismo da saúde no Brasil
O Brasil tem um único sistema de saúde? Não, não tem. Se poderia até dizer que a gestão da saúde no setor púbico se estrutura sob um sistema único, porque a Constituição de 1988 unificou os diversos subsistemas públicos até então existentes: o público federal, o dos Estados e dos Municípios, com o da seguridade social (INAMPS). Não se somou a este esforço os sistemas de asseguramento dos funcionários públicos e das empresas estatais, os quais continuam tendo um sistema próprio, ainda que custeado parcialmente pelos cofres públicos.
Mas a realidade é que o Brasil tem dois sistemas de saúde: o público, denominado Sistema Único de Saúde (SUS), gerenciado de forma tri-partite pelos Governos Federal, Estadual e Municipal, e o privado, conhecido como Sistema de Saúde Suplementar (SSS) administrado por operadoras de planos de saúde, como são a medicina de grupo, as companias de seguro, as cooperativas médicas (UNIMED) e os planos auto-administrados por empresas.
Até 1998 estes dois sistemas viviam, sob o ponto de vista da regulação, em universos paralelos. O SUS marchava livremente com suas estratégias de extender cobertura aos mais pobres. Criava mecanismos de atenção básica, como os programas de agentes comunitários de saúde e saúde da família, transferia recursos aos Estados e Municípios mais pobres para que estes pudessem custear suas ações de saúde. Mas continuava mantendo, dentro de sua filosofia de atenção integral, os procedimentos e exames de alto custo que beneficiavam as classes médias e mais abastadas, que procuravam nos hospitais de melhor qualidade do SUS os serviços que não eram costumeiramente oferecidos pelos planos de saúde, porquê aumentariam demasiadamente o valor dos prêmios.
As operadoras de planos de saúde também marchavam livremente com suas estratégias de expansão. Buscavam concentrar suas estratégicas assistenciais em serviços de baixa e média complexidade com uma qualidade superior a oferecida pelo SUS. Com isso, ganhavam o mercado das familias de classe média e dos trabalhadores formais das empresas que não desejavam enfrentar as filas ou ter que penar nos serviços do SUS para receber procedimentos cotidianos de média e de baixa complexidade.
Entre 1998 e 2002, duas medidas do Governo buscaram avançar na estruturação desse pluralismo fragmentado que divorciava o SUS da Saúde Suplementar. Em 1998 foi promulgada a Lei 9656 que Regulamenta a Saúde Suplementar e dois anos depois foi criada uma Agência Pública (A Agência Nacional de Saúde Suplementar – ANS), com a função de implementar, fazer cumprir e aperfeiçoar esta regulação.
Como resultado, se tem avançado muito no processo de defesa do consumidor contra eventuais abusos das Operadoras de Planos de Saúde, definindo coberturas mínimas, controlando os reajustes no valor dos planos de saúde, regulando a qualidade, avaliando as Operadoras e até mesmo publicando suas posições em rankings de qualidade para orientar o consumidor e as empresas sobre quais operadoras escolher quando pensarem em mudar de plano de saúde.
Mas, em que pesem estes esforços, a ANS pouco tem avançado na integração do SUS com o SSS. O pouco que tem sido feito até o momento se concentra na tentativa de criar mecanismos de ressarcimento do custo das internações que o SUS realiza para os que tem planos de saúde privados.
A Questão do Ressarcimento ao SUS pelas Operadoras de Planos de Saúde
A Lei 9656 de 1998 definiu, em seu artigo 32, que “serão ressarcidos pelas operadoras dos produtos que tratam o inciso 1 e o parágrafo 1o. do artigo 1 desta Lei (leia-se planos de saúde) todos os serviços de atendimento à saúde previstos nos respectivos contratos, prestados aos seus consumidores e respectivos dependentes, em instituições públicas ou privadas, conveniadas ou contratadas, integrantes do Sistema Único de Saúde – SUS”.
Com esta determinação, o Ministério da Saúde e posteriormente a ANS, começam a tomar providências para estruturar o processo de ressarcimento. Primeiramente, tornando obrigatório que as Operadoras enviem a lista atualizada de indivíduos com seus dados identificadores (incluindo documentos básicos) que tem planos de saúde. Posteriormente, distribuindo esta lista em via informatizada a todos os hospitais e estabelecimentos do SUS.
Desta forma, se poderia identificar, a posteriore, as AIHs emitidas para os portadores de planos de saúde que se beneficiaram de uma internação através do SUS. Uma vez identificada a AIH, o valor do ressarcimento seria calculado através de uma tabela especial de preços de serviços (TUNEP) criada para este fim. A ANS se encarrega, com auxílio do DATASUS, de identificar e analisar cada caso e de fazer a cobrança correspondente. O processo interno utilizado pela ANS para efetuar esta cobrança pode ser visto na figura 1.
Figura 1 –A Atual Mecância do Ressarcimento ao SUS dos Serviços Consumidos por Usuários de Planos de Saúde
Fonte: DIDES/ANS
Segundo a ANS, o objetivo do ressarcimento é promover preventivamente a tutela de beneficiários de planos, desestimulando, por parte das operadoras, o descumprimento de contratos celebrados. Assim, se os serviços prestados pelo SUS fazem parte dos contratos entre operadoras e seus assegurados, estas terão que ressarcir ao SUS toda vez que um usuário utilize a rede pública para obter estes serviços. O usuário não precisa nem saber que sua operadora está sendo acionada por este motivo.
Um segundo objetivo do ressarcimento é evitar o enriquecimento das operadoras em detrimento da coletividade e impedir o subsídio, ainda que indireto, a atividades lucrativas (como os planos de saúde gerenciados pelas operadoras), com recursos públicos.
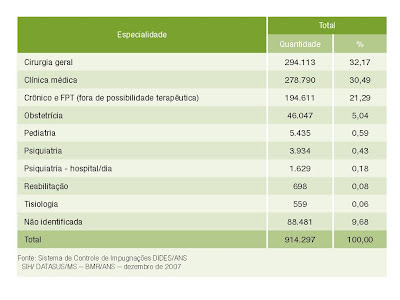
No entanto, cobrar das operadoras nem sempre é um processo fácil. Estas podem recorrer a justiça com base no argumento de que o SUS é universal e os usuários de planos de saúde teriam direitos a utiliza-lo, mesmo que consumam serviços similares aos previstos em seus contratos. A tabela 1 (abaixo) mostra o volume das internações identificadas nos processos de ressarcimento do SUS segundo o tipo de especialidade médica entre 1999 e 2005.
Tabela 1 – Principais tipos de internação Identificadas nos Processos de Ressarcimento do SUS pelas operadoras entre 1999-2005
Mas a ANS tem pouca capacidade de identificar as necessidades de ressarcimento e a morosidade na análise dos casos é elevada. Até o presente momento tem sido analisado o ressarcimento apenas para internações, mas nada tem sido feito para ressarcir os exames, medicamentos terapias e procedimentos ambulatoriais prestados pelo SUS aos usuários de planos de saúde. A própria ANS aceita, pelo menos, a metade dos pedidos de impugnação de cobrança do ressarcimento apresentados pelas operadoras, antes que estas recorram à justiça para não pagar.
Dos 914,2 mil casos de internações indentificadas pela ANS no período 1999-2005 passíveis de ressarcimento ao SUS pelas operadoras, cerca de 358,8 mil foram cobrados e somente 78,4 mil foram pagos. Isto representa menos de 10% dos casos identificados e um quarto dos casos cobrados. Os principais motivos para impugnação do pagamento são a existência de carências que obrigam ao usuário não poder utilizar o plano (22%), contratos que não cobrem internação (12%), procedimentos não cobertos pelos contratos (12%) e atendimentos pelo SUS fora da abrangência geográfica dos contratos (12%).
A situação ficou ainda pior a partir de 2006, quando o Ministério da Saúde descentralizou o processamento das AIHs para estados e municípios, dificultando o batimento dos arquivos para o ressarcimento entre os dados da ANS e eo DATASUS. Com isso, o processo de análise, cobrança e ressarcimento se tornou ainda mais moroso. Entre 2006 e 2010, a soma dos valores que a ANS notificou para o ressarcimento de AIHs pagas pelo SUS para beneficiários das Operadoras, equivalia a R$1.024.5 milhões. Mas deste total, somente R$352,9 milhões foram cobrados e apenas R$39,3 milhões foram pagos, o que equivale a 3,8% do valor notificado e 11,1% do valor cobrado.
Por outro lado, a ANS permite que os planos não sejam completos e que procedimentos de alta e média complexidade pagos pelo SUS possam não constar dos planos de saúde. Assim, o SUS acaba funcionando como um seguro de procedimentos de alto custo e alta complexidade, mesmo para aqueles que tem planos de saúde e esta situação estaria longe de ser resolvida, dado que a inclusão destes serviços nas apólices de seguro tornaria o prêmio dos planos de saúde extremamente caro, o que afetaria a demanda pelo mercado de saúde suplementar.
Tudo isto mostra que o ressarcimento, da forma como tem sido realizado, não é a solução para disciplinar o uso dos serviços do SUS por beneficiários dos planos de saúde, pelas seguintes razões:
Porque só podem ser ressarcidos ao SUS os procedimentos cobertos pelos contratos de planos de saúde. No entanto, esses contratos não incluem todos os procedimentos que são cobertos pelo SUS, fazendo com que o sistema público seja sempre um depositário em última instância para o custeio de procedimentos de saúde não cobertos pelos planos, especialmente os de alto custo ou alta complexidade;
Porque somente uma parcela dos serviços (as internações hospitalares) são mapeadas pelo governo para fins de ressarcimento, deixando de lado exames, consultas, procedimentos ambulatoriais e medicamentos caros consumidos;
Porque a ANS não tem a velocidade e a capacidade necessária para fazer a identificação em tempo hábil para o ressarcimento;
Porque, por todos os motivos anteriormente expostos, os valores pagos pelo processo de ressarcimento são irrizórios em relação aos valores identificados, notificados e cobrados;
Além do mais, os Estados e Municípios onde ocorreu o uso (indevido) do SUS pelos beneficiários de planos de saúde não recebem os recursos ressarcidos, os quais retornam aos cofres públicos do Governo Federal através da ANS. Neste sentido, os governos locais não tem nenum incentivo ou interesse em colaborar ativamente para o processo de ressarcimento, dado que este não devolve a estas instâncias os recursos que foram gastos por elas.
É por esta razão que alguns governos estaduais, como o de São Paulo, estabelecem convênios entre suas Organizações Sociais e os planos de saúde, tentando recuperar uma parte dos recursos que, de uma forma ou de outra, já são consumidos pelos usuários de planos de saúde destes estabelecimentos de saúde, sem perspectivas de recuperação pelos processos atualmente vigentes.
O que poderia ser feito para avançar na relação entre o SUS e o SSS?
Avançar na estruturação do pluralismo em saúde no Brasil, através de uma melhor integração entre o SUS e o SSS, poderia ser feito com uma certa facilidade, se fossem gerados incentivos e mecanismos necessários.
É verdade que o SUS tem aumentado sua cobertura e melhorado sua qualidade assistencial e os governos federal, estadual e municipal não olvidam esforços para que este processo continue avançando. No entanto, as pesquisas de opinião mostram uma realidade ainda bem desfavorável ao SUS. Como já citado neste blog, a pesquisa IBOPE-CNI de outubro de 2011 mostrou que saúde é a principal preocupação dos brasileiros (52% da amostra representativa da população) e que os principais motivos associados a isto são o elevado tempo de espera, a falta de médicos e medicamentos e a qualidade precária do atendimento. Enquanto isso, uma pesquisa do IESS-DATAFOLHA (4), de março de 2011 entre usuários e não usuários do SSS, mostrava que 63% dos usuários consideravam que os serviços da saúde suplementar resolveram o problema todas as vezes em que o procuraram, 95% obtiveram das operadoras todas as autorizações necessárias para o atendimento nos últimos 12 meses e 88% dos não beneficiários (aqueles que só utilizavam o SUS) consideravam importante ou muito importante ter um plano de saúde através de uma operadora.
No entanto, como ja foi igualmente mencionado neste blog, muitos dos que tem planos de saúde também utilizam o SUS, inclusive nas estratégias de saúde básica, como os Programas de Saúde da Família, que vem crescendo em qualidade em muitos Estados e Municípios no Brasil.
Uma efetiva regulação para promover a integração entre o SUS e o SSS deve ir além da questão do ressarcimento. Deve avançar na estruturação de redes de saúde, com autonomia e governança própria, onde possam ser integrados aqueles que tem e não tem cobertura da saúde suplementar. Deve incorporar mecanismos de gestão do risco de saúde nos dois sistemas. Deve aumentar os estudos de avaliação econômica, de uso de tecnologia apropriada e de definição de prioridades assistenciais. Deve aumentar o peso dos processos de promoção e prevenção de saúde, especialmente com o envelhecimento e a epidemia de doenças crônicas que ameaça as estratégias assistenciais dos dois sistemas. Deve garantir a qualidade e a efetividade, através da acreditação dos provedores de serviços, certificação e pagamento aos profissionais de saúde por desempenho ou resultados.
Para avançar nestes desafios, o Brasil teria que pensar, afinal de contas, qual é a vocação institucional e a viabilidade econômica de seu sistema de saúde. Qual o sistema de cobertura universal que seria mais favorável para o Brasil? Um sistema do tipo inglês (onde também faltam elementos para estruturação de seu pluralismo) ou um sistema de asseguramento, como o da Holanda ou Alemanha? Poderia o sistema suplementar ser alternativo ao SUS e as pessoas escolherem se contratam planos do SUS ou das operadoras privadas? Poderia o SUS receber os prêmios de seguro daqueles que tem capacidade de pagar, ou o setor publico subsidiar os mais pobres que querem ter planos de saúde das Operadoras do SSS? Poderia ser o SUS a opção pública que serviria de exemplo para os planos privados de saúde, como propôs o Presidente Barak Obama (sem sucesso) para reformar o sistema norte-americano?
São muitas as questões e opções para discutir. Mas qualquer que seja a opção, ela necessita, como ponto de partida, que o SUS deixe de ser a primeira preocupação dentre as ações públicas no Brasil, por sua baixa qualidade e, por isso mesmo, a última opção de atenção à saúde para a população brasileira que pode pagar por seguros de saúde, como revelam as pesquisas de opinião. Para isso, ele tem que ser eficiente, resolutivo, equitativo e fiscalmente sustentável. Os desafios trazidos pelas transições demográfica e epidemiológica, pelos hábitos e aspirações das famílias e pelos riscos decorrentes destes processos, fazem com que as necessidades de saúde sejam uma espécie de metamorfose ambulante, que vaga no tempo na busca de soluções gerenciais adequadas. Como diria a música de Raul Seixas e Paulo Coelho, a melhor forma de enfrentar estes riscos é fazer com que as soluções gerenciais e de governança não se baseiem em velhas opiniões formadas sobre o que deve ser SUS e a Saúde Suplementar. Inovar, buscar racionalidade e complementariedade é mais do que necessário neste momento.
Notas
(1) Londoño, J.L. & Frenk, J.; Structured Pluralism: Towards an innovative model of health systems reform in Latin America, Health Policy 41: 1-36, 1997.
(2) Julio Jose Frenk Mora, médico, tem uma importante carreira na área de saúde. Foi o Diretor Fundador do Centro de Pesquisa em Saúde Pública do México (1984-1987), Diretor Geral do Instituto Nacional de Saúde Pública no México (1987-1992), Presidente Executivo da Fundação Mexicana para Saúde (1995-1998), Diretor Executivo da Organização Mundial da Saúde em Genebra (1998-2000) e Ministro da Saúde do México, entre 2000 e 2006). Atualmente é Decano da Faculdade de Saúde Pública da Universidade de Harvard.
(3) Juan Luiz Londoño da Cuesta foi economista com doutorado na Universidade de Harvard, Ministro da Saúde da Colombia (1990-1992), quando implementou através da Lei 100 a reforma de saúde colombiana, e Ministro de Proteção Social da Colômbia entre 2002-2003. Em 2003 faleceu em função de um acidente aéreo.
(4) O Instituto de Estudos da Saúde Suplementar (IESS) foi criado em 2005 como instituição de pesquisa para analisar os problemas do mercado de saúde suplementar no Brasil. Um sumário dos resultados desta pesquisa IESS-DATAFOLHA pode ser encontrado na página http://www.iess.org.br/informativosiess/14.htm.

Nenhum comentário:
Postar um comentário